Лекарственная аллергия
В декабре 2022 года Американская академия аллергии, астмы и иммунологии (AAAAI) и Американская коллегия аллергии, астмы и иммунологии (ACAAI) обновили клинические рекомендации по лекарственной аллергии. Документ включает в себя усилия многих участников и опубликован на сайте журнала Journal of Allergy and Clinical Immunology - https://www.jacionline.org/article/S0091-6749(22)01186-1/fulltext
В этом всеобъемлющем документе представлены основанные на консенсусе рекомендации, обсуждение по их внедрению в клиническую практику, а также подробная справочная информация.
Термины «аллергия» и «гиперчувствительность» используются, как взаимозаменяемые, и оба указывают на аномальный иммунный ответ. Обновлены подходы к диагностике лекарственной аллергии, даны подходы к снятию диагноза. Классификация реакций гиперчувствительности на лекарства эволюционировала. Лекарственную аллергию можно классифицировать по хронологии, механизму и клиническим фенотипам.
Выяснение анамнеза лекарственной аллергии является ценным источником данных, который аллергологи-иммунологи используют для принятия решений относительно вариантов тестирования и ведения пациентов с лекарственной аллергией. Оценка предполагаемой лекарственной аллергии во многих случаях фокусируется на преимущественном использовании прик- (метод «укола»), патч- (аппликационный метод) и внутрикожных тестов с лекарствами.
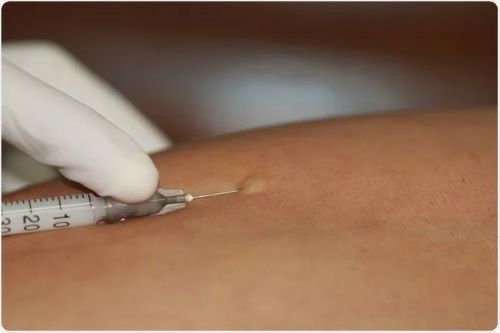
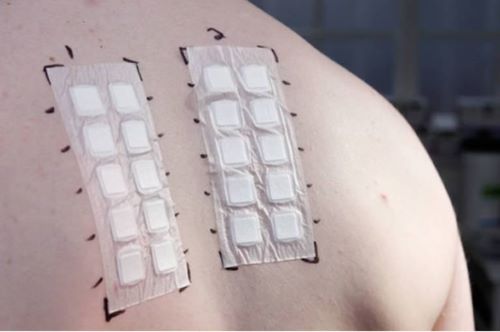
В новых рекомендациях представлены критерии положительного кожного теста. Сделан акцент на снижение использования кожных тестов при нетяжёлых, неанафилактических реакциях на лекарства. Предложено использовать плацебо у пациентов с субъективными симптомами лекарственной аллергии.
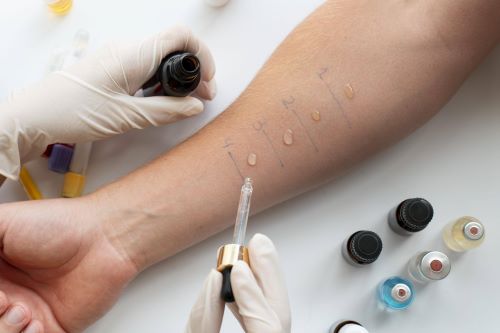
Аллергические реакции на лекарства могут быть немедленного и замедленного типа.
Аллергические реакции немедленного типа развиваются в течение 1 часа, но в некоторых случаях в течение 6 часов после воздействия препарата.
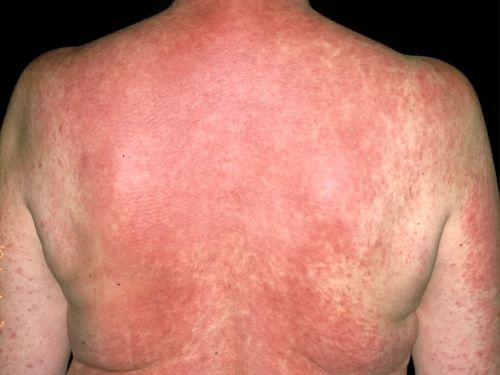
Фенотипически проявляются крапивницей, ангионевротическим отёком, бронхоспазмом, в тяжёлых случаях - анафилаксией. Реакции на лекарства немедленного типа чаще протекают, как IgE-опосредованные, но могут возникать и IgE-независимые реакции. Недавно обнаружено, что белок-рецептор MRGPRX2 на тучных клетках отвечает за не-IgE-опосредованные реакции.
Аллергические реакции замедленного типа - иммунологически опосредованные Т-клеточные реакции, возникающие, по крайней мере, через 6 часов после введения лекарства, а чаще через 1 - 2 недели после начала приёма препарата. Существует множество клинических фенотипов, наиболее частые - доброкачественные макулопапулезные экзантемы (кореподобная лекарственная сыпь). К тяжёлой лекарственной аллергии замедленного типа относят DRESS-синдром с эозинофилией и системными симптомами, острый генерализованный экзантематозный пустулез (AGEP), синдром Стивенса-Джонсона/токсический эпидермальный некролиз (SJS/TEN). В совокупности эти синдромы называют тяжёлыми кожными нежелательными реакциями (SCAR). Ещё один тип лекарственной аллергии замедленного типа, иммунология которой не ясна, - это реакция, подобная сывороточной болезни (SSLR). Существуют лекарственные реакции замедленного типа без кожных проявлений, они включают лекарственную цитопению, поражение печени, интерстициальный нефрит и васкулит.
Латентный период - время от первого приёма лекарства до появления реакции на него - чрезвычайно важный показатель для понимания типа аллергической реакции. IgE- и не-IgE-опосредованные реакции немедленного типа возникают через несколько часов, тогда как развитие реакций замедленного типа занимает более продолжительное время. Латентный период DRESS-синдрома занимает минимум 2-3 недели, синдрома Стивенса-Джонсона и токсического эпидермального некролиза - от 4 дней до 8 недель. Поскольку пациенты часто одновременно принимают несколько лекарств, предлагается для каждого пациента создавать «шкалу» с указанием времени приёма всех препаратов, появления первых симптомов, их эволюцию. Латентный период в сочетании с клинической картиной и гистопатологией (биопсия) являются ценным инструментом для классификации типа реакции.

Экспертная группа впервые определила критерии, когда кожный тест можно считать положительным. Положительный кожный тест (прик-тест или внутрикожный тест) определяется, как папула размером 3 мм и выше или гиперемия 5 мм и выше, по сравнению с отрицательным контролем. Наибольшую ценность кожные тесты имеют для пациентов с лекарственной анафилаксией.
При лекарственной аллергии замедленного типа недостаточно доказательств пользы любого из методов тестирования. Клинический диагноз по-прежнему остается «золотым стандартом». Тестирование при замедленных типах лекарственной аллергии включает «отсроченный» внутрикожный тест и патч-тест, которые могут быть полезны в качестве дополнительных методов тестирования для специфических фенотипов, таких как DRESS-синдром, когда применялись несколько лекарственных препаратов и требуется подтверждение связи с конкретным лекарством. Процедура представляется безопасной, если проводить её в период от 6 недель до 6 месяцев после купирования проявлений лекарственной аллергии.
Эксперты AAAAI и ACAAI изменили терминологию - предпочтительнее использовать термин «лекарственная проба» (drug challenge), а не «провокационный тест», который подразумевает намерение спровоцировать реакцию. Лекарственная проба - процедура, при которой лекарство вводится для определения переносимости. Лекарственная проба обычно показана пациенту, когда маловероятно наличие аллергии на препарат. Тестирование может проводиться путём однократного введения разовой дозы или в несколько этапов. Выполняется при любом типе лекарственной аллергии. Для пациентов, которым срочно требуется конкретное лекарство, разумным решением может быть лечение лёгкой макулопапулезной сыпи антигистаминными препаратами и топическими кортикостероидами.
Если клиническая вероятность аллергии на лекарство низкая, при отсутствии противопоказаний для проведения лекарственной пробы, следует проводить одноэтапные или двухэтапные пробы. Одноэтапная лекарственная проба - когда вводится одна лечебная доза препарата с последующим наблюдением за объективными симптомами. Двухэтапная лекарственная проба - когда вводят одну десятую от терапевтической дозы препарата, и если симптомы не проявляются, то через 20-30 минут остальные 90% терапевтической дозы. Многодневная лекарственная проба - когда лечебная доза препарата вводится ежедневно в течение 5 - 10 дней. Лекарственная проба считается положительной, если приводит к развитию объективных симптомов аллергии.
При лекарственных пробах часто встречаются субъективные симптомы, например, чувство сдавления в горле без видимого ангионевротического отёка, зуд, головокружение, субъективный отёк лица, одышка без объективных признаков. Лекарственную пробу с плацебо-контролем рекомендуется рассмотреть при субъективных симптомах аллергии у пациентов и/или многочисленных сообщениях о лекарственной аллергии. Могут встречаться и объективные реакции на приём плацебо (эффект ноцебо) из-за тревоги, вызванной проблемой с лекарствами.
Подходы к диагностике и лечению лекарственных реакций обсуждаются в обновлённых разделах, посвященных пенициллинам, цефалоспоринам, сульфаниламидам, фторхинолонам, макролидам, аспирину, химиотерапевтическим средствам и биологическим препаратам.
Материал статьи подготовлен и предоставлен врачом аллерголом-иммунологом клиники №1 ВиТерра Беляево, к.м.н. - Маркатуном Максимом Михайловичем.

